病院のBCP対策
大規模災害が発生した際に拠点となる災害拠点病院はBCP対策が義務付けられていますが、コロナ禍のように災害・疫病には不測の事態も想定されます。
そのため、災害拠点病院かどうかに関わらず、全ての病院にBCP対策は求められているのです。
病院のBCP策定状況について
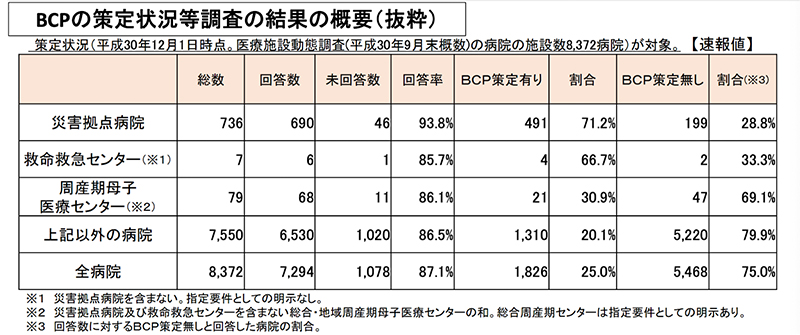
厚生労働省が全国の8,372病院を対象として行った調査によると、BCPの策定状況等調査の概要は以下のようになっています。
病院における災害リスクとは

通常の医療が続けられなくなる様々なリスク
災害が発生して、通常の診療が継続できなくなるのは深刻なリスクです。医療機器や設備が地震で転倒して壊れ、浸水して使えなくなります。
窓ガラスや医薬品の容器などが割れて散乱すると、ケガをする危険が発生。水や電気、ガスなどのライフラインの断絶や、医療ガスの供給が断たれることも考えられます。
薬品や診療材料など医療の継続に必要な備品がなくなる可能性もあります。状況把握ができなくなり、通常行われるべき重症患者などの受け入れが不能になる可能性も。
災害時の緊急医療に対応できなくなるリスク
病院にとって災害時の緊急医療に対応できなくなることは大きなリスクです。建物だけでなく、駐車場などの設備が損壊すると、一部の施設が使えない事態にもなりかねません。
1、2階部分が地震で押しつぶされてしまえば、甚大な被害が出ます。薬品や診療資材が不足していては、緊急医療に対応できません。人が少ない夜間などに災害が発生すると、人員の参集に時間がかかることもあるでしょう。
急激に増加した救急患者を受け入れるスペースが確保できなければ対応できません。
以上のように、病院においてBCPを策定できていないと最悪の場合、事業継続が危ぶまれるという事態に陥るかもしれません。
そうならないためにも、病院にお勤めの方は「災害情報システム」の導入を検討してみてはいかがでしょうか?
各地で発生した災害や事故に関する正確な情報をいち早く入手することで、現場での意思決定を円滑に進められるでしょう。
病院が取り入れるべき災害・BCP対策
スタッフへの連絡体制を構築
病院にとって、災害時のスタッフの確保は非常に重要です。災害の状況によっては、入院中の患者だけではなく、けが人が運び込まれてくる可能性もあります。地域の人の命を守る役割を担うため、スタッフとの連絡体制を構築しておきましょう。
特に大きな災害時は、携帯電話が通じなくなる可能性があります。いくつかの連絡手段を確保しておくと安心です。また、情報収集も大切。通信状況に影響されない災害情報システムを活用し、迅速に情報収集しましょう。
災害時を想定した体制作り
責任者やそのほかのメンバーを選定し、災害時に中心となる体制を作っておきます。メンバーの所属に偏りが生じないように注意してください。病院全体で一体となった対応ができるよう、協力体制を構築しておきましょう。
災害時は、指揮系統の混乱や人員不足になりがちです。現状の人員とその勤務時間を把握して、災害時にどのくらい動員できるかを検証してください。災害時に対応可能な患者数も想定できます。まずは、現状の把握が大切かもしれません。
被害を想定する
災害時に起こり得る被害の想定をおこないます。地震など、過去に発生した災害は、過去のデータや内閣府中央防災会議・自治体などの被害想定を利用してある程度の想定が可能です。被害状況は時間と共に変化していくため、予想と同時に新しい情報の収集も行う必要があります。
災害発生直後に停止していたライフラインが復旧すると、提供できる機能も増えるでしょう。随時、状況を把握して、適切な対応をすることが病院には求められています。
優先事項を決めておく
災害時にどの業務を優先させるべきかを事前に検討しておきましょう。災害時は、スタッフの人数も設備・機能も限られます。優先的に守るべき範囲はどこまでかなど、被害想定などを考慮して、優先事項を決めてください。指標がなく災害が発生すると、混乱してしまいます。落ち着いた対応のためには、事前の準備が大切です。病院の専門性によって、優先すべき業務は異なります。通常業務を整理した上で、災害時に欠かせない業務を洗い出してください。
耐震補強や非常用発電
病院は、災害時でも通常医療の継続や救急患者の受け入れが必要なため、耐震性も求められます。建物が地震に耐えられるよう、耐震補強をして備えましょう。必要であれば、耐震診断を受けるといいかもしれません。
また、医療機器は、電気を使う物も少なくありません。停電に備えて、非常用発電の準備も必須と言えるでしょう。医療機器を常に使えるように準備しておく必要があります。すべての機能を維持できるとは限らないので、非常時の確保すべき機器の優先順位も決めておきましょう。
病院のBCP策定のステップ
厚生労働省は「病院施設の災害対応のための事業継続計画(BCP)」の手引きを公表しています。
この手引きによると、BCP作成のためには9つのステップを踏まなければなりません。それぞれ詳しく紹介します。
1)BCP 作成の担当者(担当部署)の決定
まずは病院施設内でBCP作成を行う担当者や担当部署を決定します。院長や事務長など権限を持つ人をリーダーとし、医師・看護師・システム管理者・施設管理者など、緊急時に対応を行うであろうメンバーでチームを編成することもあるようです。
2)既存の災害マニュアルまたは BCP の読み直し
現在病院で活用している災害マニュアルやBCPを読み直し、問題点や改善点の洗い出しを行います。
3)別資料の「指針」の共通項目・特殊項目の中から自施設に必要な項目を抽出
「医療機関(災害拠点病院以外)における災害対応のための BCP 作成指針」にある共通項目・特殊項目を確認し、必要な項目を抽出します。
4)別資料の「医療機関における BCP チェック項目」(資料 A)などによる、自施設のマニュアルの不足分のチェック
医療機関向けのBCPチェックリストなどを使用し、自施設のマニュアルに不足しているBCPチェック項目を確認します。
5)抽出した項目を自施設の事情に合わせたものに変え、「章立て」して計画の本体とする
ステップ3・4で抽出した項目を自施設の事情や状況に合わせたものに変更し、見出しをまとめて整理し、自施設のBCP対策計画の本体とします。
6)視覚的にわかりやすくするために必要に応じて図表を作成する。
策定したBCPは病院で働く全ての職員にわかりやすく周知徹底しなければなりません。文書だけでわかりづらい部分は、必要に応じて図表を作成し、誰もが理解できるようにしておきましょう。
7)リストや帳票類など計画の遂行時に使用するものは「資料」などとしてまとめる
自施設のBCPチェックリストや帳票類など、BCP遂行時に使用するものは「資料」などとして、わかりやすくまとめておきましょう。
8)表紙(タイトル)、目次、索引を作成して作成者、作成日を付す
計画本体と資料がまとまったら、表紙にタイトルを明記し、目次・索引を作成します。表紙などわかりやすい場所に作成者や作成日を記載しておきましょう。
9)作成した BCP は諸事情の変化や訓練による検証結果などにより定期的に書き直し、その記録を残す
自施設の事情は常に変化しますし、作成したBCPを活用した訓練を行うと、問題点や改善点が見えてくるはずです。定期的に内容の見直しを行い、BCP対策計画を書き直し、改訂に関する記録を残します。
病院における過去の災害対策事例
情報を瞬時に集計し、素早い状況確認を実現
災害発生時に対策本部となる医療センターで、従来のやり方では情報を収集、集約して紙に集計や整理をして終わってしまうことが問題でした。災害情報システムを導入すると、収集された情報が瞬時に集計され、その結果を見ながら対応が進められます。
素早く全体の把握ができるので、迅速な初動が可能です。最新情報が次々と更新されるので、各部門でタイムラグなく情報共有できます。人の入れ替わりが激しい病院では、登録情報の更新が容易に行えることも利点のひとつです。
2,500施設の被害状況の確認をWebで迅速に収集
台風の被害状況の確認で、Web回答が可能な施設は1,200程度、残りの2,500はFAXでの回答を依頼しました。
FAXは収集に時間がかかり、回答内容を確認しながらデータ入力するという手間があります。Webで全施設が回答できるシステムの必要性を感じ、災害情報システムを導入しました。
様々な情報を共有できることも大きなメリットです。災害時だけでなく、新型コロナウイルス感染拡大による施設の状況調査などにも活用範囲を広げたいと考えています。
災害現場での情報共有や連絡手段として活用
災害時に医師や薬剤師などが救護所に参集した際の、組織を越えた情報共有に活用しています。実際にどれくらいの医師や薬剤師が参集して、医療提供できるのか、正確に素早く把握することができます。
現場の医師や薬剤師の連絡伝達手段としても有効です。安否確認や活動状況の報告、災害現場における活動状況を報告することで、本部などが全体を把握するのに役立ちます。
各救護所に集められた医薬品情報や、医療機関、薬局の開閉情報など、様々な情報共有が可能です。
【特集】初動対応に差がつく
情報収集用の災害情報システムとは
災害対策の初動に差をつけると注目をあつめているのが、企業向けの災害情報システムです。各地で起こっている災害や事故情報を報道より先に受け取ることで、「現場で今、なにが起こってるのか」「次にすべきことはなにか」を把握できるため、防災はもちろん、事業継続(BCP)対策の観点から注目を集めています。